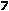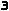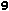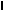Co 40 sekund na świecie ktoś odbiera sobie życie?
Co 3 sekundy ktoś próbuje odebrać sobie życie?
Spektrum zachowań samobójczych
Do grupy zachowań nazywanych samobójczymi, oprócz tzw. samobójstwa dokonanego, zaliczamy próby samobójcze oraz myśli samobójcze. Zgodnie z definicją przedstawianą przez Światową Organizację Zdrowia (WHO), ze wspomnianym samobójstwem dokonanym mamy do czynienia w przypadku podejmowania przez osobę konkretnych działań (przy posiadaniu przez nią wiedzy o ich konsekwencjach) zmierzających do pozbawienia się życia, z towarzyszącym temu silnym pragnieniem śmierci. Różnicując próbę samobójczą od samobójstwa dokonanego, oprócz oczywistego tu aspektu dotyczącego ?skuteczności? i konsekwencji podejmowanych zachowań, warto zaznaczyć, iż próba ?s? dotyczy działań potencjalnie uszkadzających, świadomie podejmowanych przez jednostkę, przy założeniu, iż działania te mają na celu w domyślne bądź też ewidentnie doprowadzić do odebrania sobie życia. Próby samobójcze mogą, ale nie muszą doprowadzić do, poważnych z punktu widzenia medycznego, konsekwencji. Częstym zjawiskiem jest ?używanie? próby samobójczej, jako sposobu komunikowania światu swoich problemów, jako swoistego rodzaju krzyk o pomoc. Występowanie tego rodzaju zachowań nie powinno być bagatelizowane przez otoczenie - konieczna jest tu interwencja!
?Chcę się zabić, tylko jak??
Do najczęstszych sposób odbierania sobie życia należy powieszenie, zatrucie substancjami (głównie pestycydami) oraz strzał z broni palnej. W Polsce główną ?metodą? stosowaną przy samobójstwach jest powieszenie. Z mojej osobistej praktyki klinicznej mogę dodać, iż ludzie, zwłaszcza ci młodzi, ?wpadają? na coraz bardziej wymyślne sposoby samobójcze (np.: poprzez połknięcie środka żrącego), ale też nie zmniejsza się liczba osób działających w sposób ?standardowy? poprzez podcięcie żył, przedawkowanie leków czy skok z mostu do rzeki.
Rozpowszechnienie zachowań samobójczych
Statystyki są przytłaczające. Mimo iż w ciągu ostatnich 10 lat liczba samobójstw na świecie spadła o 10%, to dane dotyczące Polski nie napawają optymizmem. Nasz kraj znajduje się na 7. miejscu pod względem liczby popełnianych samobójstw - około 16 osób na 100 000 rocznie podejmuje ?skuteczną? decyzję o odebraniu sobie życia (na świecie rocznie średnio 11 osób decyduje się na ten krok). Wbrew powszechnie panującemu przekonaniu, że to raczej kobiety mają częściej problem z opanowywaniem swoich emocji i cechują się skłonnością do impulsywnych zachowań, to jednak mężczyźni częściej popełniają samobójstwa (w Polsce liczba przypadków samobójstw wśród płci męskiej jest nawet 10-krotnie większa niż w grupie kobiet).
Jeśli chodzi o wiek, samobójstwa dokonane są główną przyczyną zgonu wśród osób młodych i w wieku średnim. Nie oznacza to, iż osoby starsze nie podejmują takich zachowań równie często. W wieku podeszłym ponownie rośnie liczba samobójstw, jednak przewyższa je ilość śmierci poniesionych z powodu chorób somatycznych i to te powody ?zajmują pierwsze miejsca? w statystykach.
Czynniki ryzyka
Mówiąc wprost: jest ich cała masa. Badania pokazują, iż osoby po 45. roku życia bądź w wieku podeszłym, żyjące samotnie, po przebytym rozwodzie bądź utracie ukochanej osoby, nie doświadczające wystarczającego wsparcia społecznego, są bardziej narażone na podjęcie próby samobójczej. Jak już wspomniałam, przypadki śmierci samobójczej wśród krewnych, są również predykatorem wystąpienia działań samobójczych, podobnie jak wystąpienie takich sytuacji u jednostki suicydalnej w przeszłości- każda kolejna próba ?s? zwiększa niejako ryzyko następnej. Odnosząc się do aspektów psychospołecznych, nie można pominąć czynników typowo sytuacyjnych, takich jak pogorszenie poziomu materialnego, towarzyszenie przewlekłego bólu czy choroby somatycznej o okresowych zaostrzeniach, zaistnienie wydarzenia traumatyczngo, zwłaszcza doświadczonego w okresie dzieciństwa (przemoc fizyczna/seksualna), trudności w środowisku pracy (mobbing) bądź jej utrata, ale również konieczność przystosowania się do nowych warunków kulturowo-społecznych. Nikogo nie zaskoczy fakt, iż szerokie spektrum objawów psychopatologicznych wskazujących na występowanie zaburzeń psychicznych, wiąże się ze zwiększonym ryzykiem podjęcia działań samobójczych - zgodnie ze statystykami nawet 90% osób skutecznie odbierających sobie życie stanowią osoby z problemami natury psychicznej. Doświadczenia kliniczne pokazują, iż największa śmiertelność występuje u osób z ze zdiagnozowaną osobowością chwiejną emocjonalnie typu borderline oraz w grupie chorych z objawami PTSD - wśród tych jednostek aż 19% osób zdecyduje się na śmierć samobójczą. U osób z depresją sprawa nie jest do końca prosta. Rzeczywiście 4% przypadków umiera w skutek działań samobójczych Wydawałoby się, iż to epizody depresyjne ciężkie obarczone są największym ryzykiem odebrania sobie życia. Nic bardziej mylnego. Depresyjni pacjenci będąc w ciężkim stanie zwyczajnie nie mają siły, aby zrobić sobie krzywdę. Dlatego też często decydują się na ten krok, kiedy pod wpływem leków następuje szybka poprawa dotycząca napędu psychoruchowego (jednostki chore stają się bardziej aktywne), przy w dalszym ciągu towarzyszącym myśleniu typowo depresyjnym: silnym poczuciu beznadziejności i brakiem sensu życia, niekiedy poczuciem winy, negatywnym obrazem siebie, otaczającej rzeczywistości i przyszłości, towarzyszącą temu bezsennością i zaburzeniami funkcji poznawczych (pamięci, koncentracji uwagi). W przypadku ciężkich epizodów depresyjnych zagrożenie próbą ?s? jest istotnie większe, jeśli dodatkowo występują objawy wytwórcze w postaci urojeń (winy, grzechu, hipochondryczne, katastroficzne). Mówiąc dalej o depresji, takie czynniki jak długość trwania epizodu, jego nasilenie i towarzyszące objawy przewlekłego lęku oraz niepokoju, pozytywnie korelują z zamiarami samobójczymi. Warto tu wspomnieć, jak sprawa wygląda u osób z ChAD-em (choroba afektywna dwubiegunowa). Największe ryzyko podjęcia zachowań samobójczych występuje w epizodzie mieszanym, podczas którego nagłe zmiany nastroju mogą wiązać się z działaniami impulsywnymi. Przy grupie zaburzeń psychotycznych (mowa tu głównie o schizofrenii, gdzie ryzyko próby ?s? sięga 5%; od 30 do aż 50% osób chorych potwierdza podczas wywiadu klinicznego występowanie w przeszłości myśli samobójczych) działania samobójcze podejmowane są zwłaszcza w trzech przypadkach: na początku choroby, przy ustępowaniu objawów wytwórczych (urojeń oraz omamów) oraz w sytuacji wystąpienia po ostrym epizodzie psychozy tzw. depresji popsychotycznej. Co ciekawe, im dłużej trwa choroba, tym mniejsze jest ryzyko, iż osoba będzie próbowała odebrać sobie życie. Warto tu zaznaczyć, iż do popełnienia samobójstwa bardziej skłonne będą jednostki, u których funkcjonowanie przedchorobowe było na wysokim poziomie, a poczucie straty związane ze schorzeniem i towarzyszące temu symptomy depresyjne, pchają je do odebrania sobie życia. Częstym zjawiskiem u osób ze schizofrenią jest występowanie objawów wytwórczych w postaci halucynacji słuchowych - głosów ubliżających choremu lub namawiających go do samobójstwa. Należy bacznie obserwować osoby tuż po hospitalizacji - z praktyki klinicznej wynika, iż po wypisie ze szpitala bądź też po odstawieniu neuroleptyków (niekiedy chorzy sami bez wiedzy lekarza decydują się na rezygnację z leczenia farmakologicznego) wzrasta ryzyko podjęcia próby ?s?.
W przypadku opisywanych zaburzeń natury psychicznej, używanym przez pacjentów sposobem na samoleczenie objawów nierzadko jest alkohol bądź inne substancje psychoaktywne. Dane dotyczące osób uzależnionych przerażają, kolokwialnie mówiąc ?wciskają czytelnika w fotel?: wśród osób dokonujących samobójstwa od 20 do 35% stanowią jednostki z uzależnieniem od alkoholu, podczas gdy 40% zgłaszających się na leczenie odwykowe w wywiadzie wstępnym potwierdza chociaż jedną próbę samobójczą w przeszłości. Dlaczego tak się dzieje? Pod wpływem substancji psychoaktywnych (w tym alkoholu) człowiek nie jest w stanie w sposób racjonalny i przemyślany ocenić swoich działań, często zachowuje się w sposób impulsywny, a po ustąpieniu działania substancji odurzających często nawet nie pamięta, iż chciał odebrać sobie życie. Czynnikami predysponującymi do podjęcia aktów samobójczych u osób uzależnionych są niewątpliwie również środowiska życia osoby oraz wspominane już wydarzenia traumatyczne z przeszłości.
?On/ona chce się zabić, co robić??
Pamiętajmy przede wszystkim , iż KAŻDA wypowiedź świadcząca o jakimkolwiek ryzyku podjęcia działań samobójczych musi być rozpatrywana w sposób poważny. Stereotypowe podejście, zgodnie z którym ?skoro ktoś mówi, że się zabije, to na pewno tego nie zrobi? jest całkowicie błędne. Tak naprawdę tu nie ma reguły. Jeśli osoba w przeszłości zdecydowała się już na krok samobójczy, bezwzględnie konieczne jest leczenie szpitalne. W przypadku braku zgody na zgłoszenie się na hospitalizacje, należy rozważyć podjęcie leczenia bez zgody. Przy działaniach w warunkach ambulatoryjnych ważne jest stosowanie się do pewnych zasad. Osoby z tendencjami samobójczymi niewątpliwie muszą uczęszczać na sesje psychoterapeutyczne, być w kontakcie z lekarzem psychiatrą oraz znajdować się pod stałą opieką (leży to w gestii najbliższych). W procesie terapeutycznym czynnikiem stanowiącym najważniejszy punkt leczenia, jest nawiązanie trwałej i silnej więzi psychoterapeutycznej - pacjent musi darzyć swojego terapeutę zaufaniem, mieć z nim dobry kontakt, podczas gdy specjalista powinien prezentować duże zrozumienie dla problemów występujących u klienta, okazać mu postawę empatyczną, zrównoważoną i spokojną. Dobrym pomysłem (nie tylko w relacji pacjent-psychoterapeuta, ale również w relacji pacjent-członek rodziny/partner/przyjaciel) jest zawarcie swoistego rodzaju kontraktu, zgodnie z którym jednostka składa obietnicę, iż w razie wystąpienia silnych myśli samobójczych, zamiast impulsywnego działania autodestrukcyjnego, skontaktuje się z wybraną osobą (warto ustalić listę kilku takich osób) bądź też zgłosi się na najbliższą izbę przyjęć. Ciekawym i skutecznym z punktu widzenia psychoterapii poznawczo-behawioralnej sposobem, jest stworzenia tzw. Planu Bezpieczeństwa. Na sesji terapeutycznej pacjent wraz ze specjalistą robi spis czynności, które osoba ma podjąć, aby samodzielnie zmniejszyć nasilenie myśli ?s?, identyfikuje czynniki, które mogą wywołać tego typu tendencje, wybiera bezpieczne, komfortowe miejsce, w którym będzie miał szansę się wyciszyć oraz ustala wspomnianą już grupę osób, z którymi może nawiązać kontakt w razie kryzysu. Wszystko zostaje spisane w formie papierowej. Warto przygotować fiszki, które osoba może nosić zawsze przy sobie (np.: w portfelu) i sięgać po nie w razie potrzeby.